術前ICIと手術可否の判断:誰にどのタイミングで実施するのが最適か?
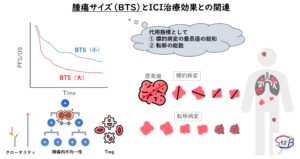
以前の記事の中で、現在の診断基準では“切除不能”とされている症例が、周術期薬物療法の開発に伴い切除可能になり得ること、そしてそのためには術前治療前後でのMDT(多職種間の連携/チーム医療)による評価が必要になることを書いた。
先日、まさにそのフローを検討する治験デザインが発表された(MDT-BRIDGE: Abst# 115TiP @ESMO-IO 2023)。治療前MDT→術前のICI+chemo途中で再度MDTによる切除可否の検討 → A) 切除可能ならば手術後にICI、B)切除不可ならばCRT後にICI、という具合だ。