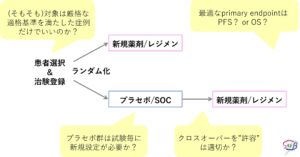
術前ICI治療の効果判定:病理学的奏効による判断は適しているか?
化学療法時代においては、病理学的奏効(特にpCR)が予後延長のサロゲートであると考えられてきた(Hellmann MD et al. Lancet Oncol 2014)。
一方で、昨今周術期への進出が目覚ましい免疫チェックポイント阻害剤(ICI)においては、病理学的奏効と予後延長に関する十分なコンセンサスは得られていないようだ。
肺がんのCM-816試験(@AACR 2022)を例にとると、EFS by pCR statusのデータにおいて、pCR達成症例はnon₋pCR症例と比較して、圧倒的なtail plateauが得られている。
このようなデータを見ると、ICIに関しても「pCRを得ること」が、長期生存の一つの重要なファクターだと結論付けたくなる。
しかし、その他のがん種に目を向けてみると、そう単純ではなさそうだ。
メラノーマのSWOGS1801試験(術前・術後pembro vs 術後pembro:NCT03698019)に注目すると、今年のESMOで興味深いデータが出ている。それは、病理学的奏効が全く得られていない症例においても、術前ICIをやらなかった(術後pembroオンリー)群と比較すると、24ヵ月EFSの有意な改善が得られているのである(ちなみに、術後pembroオンリー群における24ヵ月EFSは49%であった@ESMO 2022)。
つまり、術前ICI治療の効果は、必ずしも手術時点の腫瘍縮小や病理学的奏効で評価できるものではなく、長期的な評価がより重要視されるべきと言えそうだ。また、実はここが他の治療モダリティーとは決定的に異なる点かもしれない。
『ネオ抗原の供給源である腫瘍が存在する段階でT細胞のプライミグを活性化させることで、バラエティーに富んだT細胞クローンを作らせること』という術前ICIのrationale(Versluis JM et al. Nat Med 2020)に基づけば、この結果にも当然ながら納得がいくのではなかろうか。
もう一つ今年のESMOで興味深いデータと言えば、胃がんのKN-585試験(NCT03221426)である。
こちらは、術前・術後化学療法にICIを追加することによってpCR率は優位に改善されたものの、OSに差がつかないという結果となった。
再発パターンや病理学的奏効とEFSやOSとの関連、後治療などの詳細な解析が出てくることに期待したいが、少なくとも病理学的奏効だけでは術前(+術後)ICIの長期的な効果までは正確に予測できないことを示唆している。
Liquid biopsyなど経時的モニタリングを含む評価システムの開発が望まれる。